8月8日,上海蓝十字脑科医院神经内科教研室开展了第五期学术交流活动,神经内科张静波主任就“类卒中样发作的鉴别诊断”进行了深入精彩的解读,李世平主任、李振并主任、戴秀珍主任及部分神经内科医生参加了此次学术交流。

▲ 第五期神内教研学术交流活动现场
张静波主任介绍,自2008年美国卒中指南及欧洲卒中指南公布以来,世界各国卒中指南陆续颁布,这些指南中均指出在卒中的超早期要进行RT-PA溶栓治疗。在溶栓的入排标准中强调神经系统损害一定是卒中所导致,因此,我们在病例筛查过程中,一定要注意排除假性卒中。然而,在短暂的4.5小时时间窗内,如何识别假性卒中,成为我们临床医生必须掌握的技巧。随后,张静波主任就类卒中样发作的六种情况:低血糖偏瘫 、A夹层、癫痫后Todd瘫(遗留暂时性局部肢体的瘫痪或无力) 、偏头痛、镇静药中毒、线粒体脑肌病,分别从它们的含义、病因、临床表现、发病机制及诊断要点并结合相关案例进行了深入浅出的精彩讲解。

▲ 张静波主任做学术交流
对于低血糖偏瘫的诊断,张静波主任表示,主要有四大诊断要点:
1、多种原因引起的血糖低于5mmol/I 的综合征 ;
2、突发单侧肢体瘫痪伴或不伴有意识改变等症状;
3、影像学缺乏责任病灶;
4、经补糖对症处理后临床症状和体征于短时间内改善。
动脉夹层可由多种原因引起,是指由于血管内膜局部撕裂,受到强有力的血液冲击,内膜逐步剥离、扩展,在动脉内形成真、假两腔。根据撕裂部位及范围不同从而导致一系列的临床表现,最为常见、凶险的是主动脉夹层,其他还有肠系膜上动脉夹层、颈动脉夹层等,不同类型动脉夹层的表现症状也不相同。但如果患者出现胸痛、伴高血压、一侧肢体血管缺血时,就要警惕动脉夹层了,另外还可通过对患者四肢血压的检测来发现动脉夹层的倾向,通过CTA或DSA检查可以明确诊断。
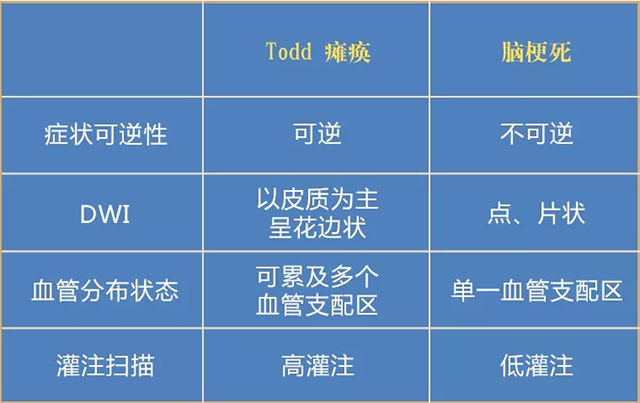
据张静波主任介绍,癫痫后Todd瘫是一种发生在癫痫患者身上神经系统的异常,是在癫痫发生后出现的短暂瘫痪。该瘫痪可以是局部的也可以是全身的,最常见于全身强直阵挛发作(大发作)以后,可能会持续几个小时,多在24天后缓解,之后恢复正常。
癫痫后Todd瘫与脑梗死的鉴别诊断,主要有以下几个要点:
偏瘫型偏头痛是一种在临床上较为少见的特殊类型偏头痛。主要临床表现为在头痛发作之前、同时或之后出现偏瘫,之后头痛数小时,但偏瘫可以持续,偏瘫在头痛消失后仍然持续数小时或数天甚至更长时间,临床常误诊为脑梗死。张静波主任指出,虽然偏瘫型偏头痛临床上虽然少见,但大家遇到类似的情况还是要注意鉴别诊断。
镇静药中毒常与后循环梗死造成的意识障碍鉴别,张静波主任强调了五点:
1、要详细询问病史,了解患者病前是否有精神诱因或抑郁症病史 ;
2、找到药物来源;
3、病前行为异常;
4、存在意识障碍,但无椎体束征 ;
5、影像学无责任病灶。
线粒体脑肌病也易误诊为脑梗死,主要是母系遗传,发病多集中于10-40岁之间。首发症状为运动不耐受、卒中样发作(偏轻瘫、失语、皮层盲或聋)并有肢体无力、抽搐或阵发性头痛、智能低下、乳酸血症及发育异常、听力或视力下降等症状。可从三个方面入手进行诊断:1.肌肉病理:典型改变为RRF或RBF、血管琥珀酸脱氢酶反应增强及细胞色素C氧化酶缺失。2.基因检测:亮氨酸tRNA的A3243G点突变所致 3.血和脑脊液:乳酸升高(间接反映线粒体呼吸链氧化酶功能异常)。
脑梗死与线粒体脑肌病影像学鉴别诊断要点如下:

对于类卒中样发作的鉴别诊断,张静波主任强调,由于假性卒中多种多样,临床医生需要认真识别和诊断;同时医生应该具备良好临床基本功,要详细的询问患者病史、细致全面的体检、良好的鉴别诊断能力;还需要充分学习,利用好影像学工具已成为临床医生必备能力。
之后,上海蓝十字脑科医院神经内科主任李振并、戴秀珍等先后发言,各位专家就自己临床遇到的相关情况,进行深入了探讨和交流。其中戴秀珍主任就“有些医生重影像检查,而轻体检”的问题与大家进行了探讨,大家一致认为影像检查是疾病确诊的重要依据,而体检也同等重要,不可轻视。

▲ 李振并主任发言
最后,神经内科主任李世平发言。他指出张静波主任详细生动的讲解对医生进行早期脑卒中疾病的鉴别诊断有很大的启发意义。首先由于假性卒中的存在,医生一定要进行鉴别诊断,以防误诊;其次医生要有丰富扎实的临床体检和问诊知识;再次医生要进行影像学习,这对疾病的诊断至关重要。

▲ 李世平主任发言
上海蓝十字脑科医院把人才培养和学科建设,作为医院改革和发展的重要战略,而神经内科教研室学术交流活动是人才培养和学科建设的重要环节,为临床医生进行学术研讨和经验交流搭建了一个很好的平台,有助于医院诊疗水平的不断提高,培养更多的医疗人才,同时对于年轻医生来说,也是一次难得的学习机会。

















