
▲多系统萎缩是一种罕见病
多系统萎缩(multiple system atrophy,MSA)是一种散发的、病因不明的神经系统变性疾病。该病多为中老年起病,以进展性自主神经功能障碍,伴帕金森症状、小脑性共济失调症状及锥体束征为主要临床特征。2018年,在由国家卫健委等五部委联合发布的《第一批罕见病》目录中,多系统萎缩“榜上有名”。
手抖、肢体僵硬“突然来袭”
年至六旬的林女士独自在家务农,丈夫常年在外打工,一到农忙时节,家里所有的重担就都压到了她的肩上。
2021年5月上下,正在劳作的林女士时不时不受控制地跌坐在田间,过来帮忙的乡邻觉得她动作有点“木”(迟缓),而且有手抖、肢体僵硬等情况。送往当地医院检查后,被诊断为“帕金森病”,并为林女士开具正规美多芭药物口服治疗。

▲ 药物治疗效果不明显
据林女士自述,服药期间,症状改善不明显,肢体僵硬、乏力逐渐加重,并因翻身困难而严重影响睡眠。至今年5月,林女士的情况进一步恶化,站立、行走都十分困难,只能长时间坐轮椅。而且说话语速缓慢,面部表情减少、呈“面具脸”,基本丧失了生活自理能力。
拼凑细节,不放过任何疑点
眼见情况越来越糟,家人心急如焚。8月,在亲友的推荐下,了解到李振并主任在神经内科疑难疾病的诊治方面有着丰富的临床经验,家人便陪着林女士慕名来到了上海蓝十字脑科医院,以寻求进一步治疗。
顺利转入神经内科5A病区后,李振并主任详细了解了病史,并为她完善了相关检查。查体过程中,李主任不放过任何细节,深究每一个疑点。“服药效果不明显,病情快速进展”、“偶感头晕,起身站立时较明显,考虑为体位性低血压”、“行走不稳,呈小脑性共济失调表现”……

▲ 每一个疑点都是拼图不可或缺的组成部分
每一个疑点都如一块零落的拼图,随着拼图越来越完整,再加上李振并主任丰富的临床经验,答案也悄然浮上他的心头。
挑战临床罕见病——多系统萎缩
多系统萎缩,一种临床罕见病。1999年美国Gilman等提出了多系统萎缩的四组临床特征和诊断标准。
四组临床特征包括:
(1)自主神经功能障碍或排尿功能障碍;
(2)帕金森样症状;
(3)小脑性共济失调;
(4)锥体系功能障碍。
其诊断标准为:
(1)可能的多系统萎缩,其中一组临床特征加上另外两个分属不同系统的体征;
(2)很可能的多系统萎缩,临床特征(1)加上(2)或(3);
(3)确诊多系统萎缩需经神经病理学证实。
(唐北沙,陈生弟等.多系统萎缩诊断标准中国专家共识.《 中华医学杂志社有限责任公司 》,2018)
李主任进一步补充道,多系统萎缩的脑病理可见少突胶质细胞的胞浆内α-突触核蛋白阳性的嗜酸性包涵体(GCI),并伴有脑桥、小脑萎缩或黑质纹状体变性。
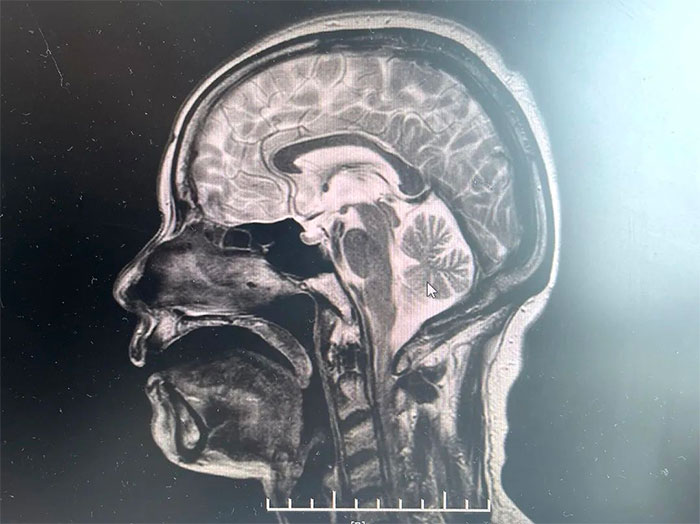
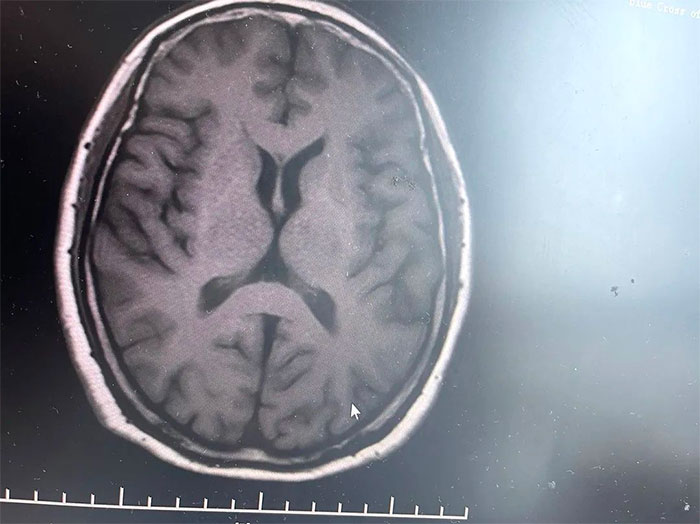
▲ MRI影像提示符合多系统萎缩表现
经磁共振(MRI)检查显示,林女士桥脑“十字征”、“壳核裂隙征”、“小脑萎缩”,符合多系统萎缩影像表现,再次验证了李振并主任的临床判断——多系统萎缩。
经过系统评估和讨论,李振并主任为林女士制定了个性化的科学治疗方案。针对震颤、僵硬、运动迟缓等帕金森综合征症状,给予剂量滴定联合给药,及时调整,以期达到理想控制效果的同时降低药物副作用;针对体位性低血压,通过盐酸米多君片等维持血压平稳;通过药物、高压氧等综合手段,营养修复脑神经组织。
▲ 林女士已能自主站立行走
经过一个多月行之有效的治疗,林女士病情明显好转。不仅可以自主站立行走,头晕、语速缓慢、睡眠障碍等也得到了不同程度改善,基本恢复了生活自理能力。
李振并主任郑重提醒:多系统萎缩属于罕见病,其临床症状容易与帕金森病、脊髓小脑变性、多发性硬化等混淆,需要临床经验丰富的医生仔细加以鉴别诊断。
多系统萎缩是神经系统退行性疾病,随着病情进展,可严重影响生活,甚至可因并发症危及生命。对于患者来说,务必要提高认识,早发现、早诊断、早治疗有利于控制和改善症状,提高生活质量,延长生存期。
版权声明:部分图片源自摄图网,如有版权纠纷,请及时联系医院。一经查实,将立即删除。
此文章仅作为临床学术研究、学术交流使用!

















