垂体卒中是指垂体腺瘤突发出血性梗死,肿瘤内的压力突然增加,可以造成视神经的机械性受压及海绵窦内结构的受累,垂体卒中的血肿腔一般局限在肿瘤内,有时血液会进入蛛网膜下腔。伴有明显鞍上生长的肿瘤发生卒中,可能引发梗阻性脑积水。卒中会带来腺体结构的破坏,从而造成不同程度的垂体机能低下。典型的临床表现包括急性头痛、脑膜刺激征、视力障碍、眼肌麻痹以及意识状态的变化。
肿瘤侵袭海绵窦伴出血 致头痛、视物重影
30岁的王先生(化名)半个多月前突然无诱因出现头痛,起初他并未十分在意,但是连续5天没有好转才引起他的警觉。后在当地医院检查时,头颅CT提示:鞍区占位,医生建议转上级医院治疗。之后他慕名来到上海蓝十字脑科医院寻求进一步治疗。
入院时,患者已经连续9天阵发性头痛,经检查其左侧眼睑有轻微下垂,约1米距离时有视物重影等症状,双眼视力0.2,四肢指关节较之前变粗大。针对患者情况,6B病区主任潘仁龙基于多年临床经验立即作出判断,急行头颅鞍区MRI平扫+增强,显示:蝶鞍显著扩大,鞍底下陷,鞍区见一不规则肿块,大小约1.6*3.2*2.1cm,病变向周围生长,突入鞍上池,推移视交叉,向下生长,鞍底受压,向鞍旁生长,海绵窦推挤改变。
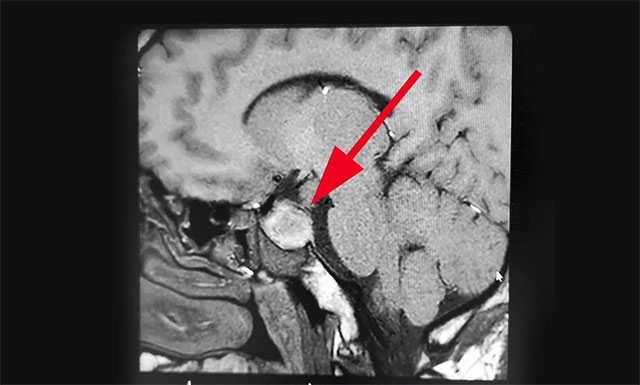
▲ 术前影像:垂体大腺瘤,超蝶鞍生长,侵袭海绵窦
由潘仁龙主任、李士其教授、吴治群博士组成的专家组指出,根据患者影像学检查及检验结果分析,患者考虑为垂体大腺瘤伴卒中,患者面容有改变,怀疑为生长激素腺瘤。脑垂体瘤腺瘤出血,压迫了视网膜及海绵窦内的动眼神经,导致动眼神经麻痹,视物重影。
患者手术指征明确,但肿瘤较大侵袭海绵窦包裹颈内动脉,手术风险极大。
在充分准备并征得家属同意后,李士其教授在吴治群博士、黄秀夫医生协助下为患者行经蝶窦入路垂体瘤切除术。
▲ 李士其教授正在为患者手术
术中切开硬脑膜后,见淡黄色肿物,质软,呈干酪样坏死状,切开肿物其内有暗红色血凝块,显微镜下将鞍内肿物切除,并留取肿物送检病理。
术后根据病理分析,该肿瘤为GH腺瘤。术后患者视物重影已消失,视力明显改善,目前正在康复中。
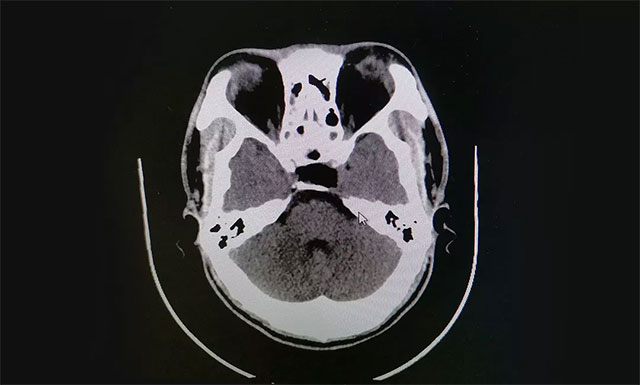
▲ 术后影像显示肿瘤被切除
头痛呕吐伴视力障碍、眼肌麻痹等要警惕垂体卒中
垂体腺瘤卒中是因垂体腺瘤突然出血或梗死而导致头痛、视力下降、眼肌麻痹和意识状态改变以及垂体激素分泌不足的一种相对罕见的临床综合征。其临床表现各异,与其他颅内疾病相似,诊断较为困难,临床上容易误诊,如果延误治疗,患者将有可能出现生命危险。
垂体腺瘤出现垂体卒中的比例为1%-2%,但症状不明显的亚临床出血约占所有垂体瘤的10%左右。不少垂体卒中患者缺乏原有垂体腺瘤的症状,因此遇到原因不明的突发颅压增高,尤其伴视力障碍、眼肌麻痹等压迫症状者,应警惕垂体卒中。

▲ 头痛伴视力障碍要警惕垂体卒中
垂体腺瘤卒中的临床表现可因肿瘤的扩展方向、出血速度、出血量、压迫周围神经的程度及垂体破坏多少,不同类型有不同表现,典型的临床症状有下述几个方面:
肿瘤扩大产生的压迫症状:鞍内压力增高,引起剧烈头痛、呕吐;视神经、视交叉及视束受压,致视力急剧减退及各种类型的视野缺损;海绵窦受压引起动眼神经麻痹、滑车神经、三叉神经及外展神经损害症状;大脑中动脉、大脑前动脉受压可出现脑缺血症状;下丘脑受压则可有意识障碍、尿崩症或体温改变,严重者还可出现应激性溃疡。
脑膜刺激征:瘤内容物或血液进入蛛网膜下腔引起发热、颈强直及其他脑膜刺激症状。
内分泌功能改变:肿瘤内出血加重了对残留垂体组织的破坏使患者原有的垂体前叶功能减退表现进一步加重,严重时可引起垂体危象,出现意识障碍,甚至死亡。垂体后叶也常常受累出现一过性尿崩症或永久性尿崩。
▲ 体积较大、生长速度较快的垂体瘤易发生垂体卒中
体积较大、生长速度较快的垂体瘤易发生垂体卒中。肿瘤在生长过程中由于血管供应差或肿瘤血管的异常生长,在一定的诱因下,会出现肿瘤出血,瘤体组织的坏死。此外,溴隐亭治疗、抗凝治疗、糖尿病酮症酸中毒、头颅外伤、雌激素治疗、垂体放疗等也和垂体卒中有一定关系。
李士其教授指出,对于发生急性卒中的垂体腺瘤,应采取积极的治疗措施。尤其出现严重的视力减退、视野缺损以及意识障碍或症状持续加重时,应该首选手术并尽早手术。多数学者认为应在发病后7天内手术,术后视力、视野改善明显。在临床观察中发现,急性垂体卒中后影响视觉功能恢复与视觉损害时间的长短、严重程度和视盘的改变有关。
此文章仅作为临床学术研究、学术交流使用!

















